Фон
Хотя распространенность деменции среди госпитализированных пациентов растет, в Европе имеется ограниченное количество данных о применении мер жизнеобеспечения, таких как инвазивная искусственная вентиляция легких, у этих пациентов. Наша цель - оценить, влияет ли деменция на частоту, исходы и использование ресурсов больницы у пожилых пациентов, перенесших искусственную вентиляцию легких.
методы
Используя коды ICD-9-CM, все госпитализации, связанные с инвазивной механической вентиляцией у взрослых в возрасте ≥ 65 лет, были идентифицированы в испанской национальной базе данных по выписке из стационара, охватывающей период 2000-2013 годов. Выявленные случаи были разделены на две группы (пациенты с деменцией или без нее), в которых сравнивались основные показатели исхода. Влияние деменции на внутрибольничную смертность и использование ресурсов больницы оценивалось с помощью многопараметрических моделей. Тенденции оценивались с помощью регрессионного анализа точек соединения, а результаты выражались в виде среднегодового процентного изменения.
Результаты
Из 259 623 выявленных случаев 5770 (2, 2%) были назначены коды для слабоумия. Пациенты с деменцией были старше, имели более низкий показатель сопутствующей патологии по Чарльсону и реже получали длительную искусственную вентиляцию легких или им назначали хирургическое ДРГ. Болезнь кровообращения была наиболее распространенным основным диагнозом в обеих группах. Не наблюдалось значительного влияния деменции на внутрибольничную смертность (скорректированное ОШ 1, 04, (95% ДИ) 0, 98, 1, 09). В когорте с деменцией частота искусственной вентиляции легких в среднем возрастала с течением времени на 5, 39% (95% ДИ 4, 0, 6, 7), в то время как этот показатель составлял 1, 62% (95% ДИ 0, 9, 2, 4) в случаях без деменции. Однако, в отличие от этой когорты, смертность в случаях с деменцией значительно не уменьшалась с течением времени. Средняя геометрическая стоимость стационара и время пребывания были ниже среди пациентов с деменцией (- 14% (95% ДИ - 12%, - 15%) и - 12% (95% ДИ, - 9%, - 14%), соответственно) и эти различия увеличивались со временем.
Вывод
Это общенациональное популяционное исследование предполагает отсутствие влияния деменции на внутрибольничную смертность у пожилых пациентов, перенесших инвазивную искусственную вентиляцию легких. Однако деменция в значительной степени связана с более коротким пребыванием и расходами в больнице. Наши данные также указывают на недавнее заметное увеличение использования этой меры жизнеобеспечения у пожилых пациентов с деменцией, и что это увеличение намного больше, чем это наблюдается у пожилых людей без деменции.
Фон
Деменция является одной из самых серьезных проблем со здоровьем среди людей в возрасте 65 лет и старше во всем мире. Было подсчитано, что из-за старения населения и отсутствия эффективных мер по профилактике и лечению в обозримом будущем число затронутых лиц удвоится (1, 2).
Распространенность деменции среди госпитализированных пациентов также увеличивается (3, 4, 5), но баланс потенциальных выгод и вреда от интенсивной терапии в этой группе населения неясен. Фактически, последние несколько лет стали свидетелями интенсивных дебатов относительно интенсивного лечения жизнеобеспечения у пациентов с деменцией, такой как инвазивная искусственная вентиляция легких (МВ) (6, 7, 8, 9). МВ является ключевым компонентом ведения критически больных пациентов с острой или хронической дыхательной недостаточностью. Тем не менее, это связано с высокой смертностью (10), с кратковременными и долгосрочными осложнениями (11, 12), и требует комплексного уровня помощи со значительным влиянием на ресурсы больницы (13).
Несмотря на эти соображения, лишь немногие исследования изучили тенденции его использования у пациентов с деменцией. Имеющиеся скудные данные поступают из США и Канады, где несколько авторов сообщают об устойчивом увеличении использования МВ у пациентов с деменцией в последние несколько десятилетий (14, 15) с клиническими исходами, сопоставимыми с наблюдаемыми у пациентов без деменции (16).
Испания является быстро стареющей страной, и распространенность деменции является одной из самых высоких в мире (https://www.alzheimer-europe.org/Policy-in-Practice2/Country-comparisons/2013-The-prevalence-of-dementia-in -Европ / Испания). Это определяет необходимость охарактеризовать использование МВ и его тенденции у этих пациентов, поскольку использование эффективных и безопасных терапевтических технологий и надлежащее использование ресурсов здравоохранения являются приоритетными целями в качественной системе здравоохранения. Соответственно, это исследование было направлено на изучение характеристик MV и последних тенденций заболеваемости, связанной с этим смертности и использования ресурсов больницы у пациентов ≥ 65 лет с деменцией и без нее на основе данных из национальной базы данных выписки из стационара Испании.
методы
Дизайн исследования и источники данных
Мы провели ретроспективное популяционное исследование с использованием Национального минимального базового набора данных Министерства здравоохранения Испании (MBDS). Эта официальная база данных собирает информацию, полученную из отчетов о выписке из всех больниц неотложной помощи в Испании. Для каждой госпитализации предоставляется демографическая и клиническая информация, включая основной диагноз, 13 вторичных диагнозов и до 20 процедур, закодированных в каждом центре перед выпиской пациента в соответствии с Международной классификацией болезней, девятое издание, клиническая модификация (ICD-9-CM) коды, а также соответствующие коды связанных с диагнозом групп (DRG). Эта информация, регистрация которой является обязательной по закону в Национальной системе здравоохранения, считается репрезентативной для населения страны, поскольку база данных охватывает более 90% всех ежегодных госпитализаций, производимых в нашей стране (17).
Для расчета показателей заболеваемости мы использовали данные о населении, предоставленные Испанским статистическим институтом (18). Данные о госпитализации были предоставлены Министерством здравоохранения, ресурсов и социального обеспечения (17). Все используемые данные являются анонимными, поэтому, согласно испанскому законодательству, необходимость информированного согласия была отменена (19).
Исследуемая популяция: определения случаев и идентификация
Госпитализации с участием лиц ≥ 65 лет, которые получили MV с 1 января 2000 года по 31 декабря 2013 года, были идентифицированы с использованием кодов ICD-9-CM: 96, 70 (непрерывный инвазивный MV неопределенной продолжительности), 96, 71 (непрерывный инвазивный MV <96 последовательных часов) и 96, 72 (непрерывный инвазивный МВ ≥ 96 последовательных часов). Эти коды считаются конкретными, стабильными и действительными (20).
Согласно нормам кодирования ICD-9-CM, один из этих кодов назначается госпитализированным пациентам, которым требуется МВ, за исключением случаев, когда они используются во время обычной хирургической процедуры. Послеоперационная MV кодируется, если она длится более 2 дней или если врач сообщает, что ее продолжительность была больше, чем планировалось. Длительность МВ измерялась с момента эндотрахеальной интубации (17).
Деменция - это клинический синдром, характеризующийся глобальным прогрессирующим когнитивным нарушением, которое вызывает функциональное снижение и инвалидность (21). Различные заболевания мозга, такие как дегенеративные, сосудистые, метаболические или токсические заболевания головного мозга, могут привести к деменции, и хотя наиболее частой причиной деменции от среднего возраста до пожилого возраста является болезнь Альцгеймера, большинство пациентов страдают от смеси разные патологии (21). Мы определили деменцию как наличие в любом из диагнозов, введенных в базу данных кодов ICD-9-CM: 290.0-290.9 (слабоумие), 291.1 (алкогольное постоянное амнестическое расстройство), 291.2 (алкогольное постоянное слабоумие), 292, 82 (лекарственная персистирующая деменция), 292, 83 (лекарственная персистирующая амнестическая болезнь), 294, 0 (амнестическое расстройство в условиях, классифицированных в других рубриках), 294, 1 (деменция в условиях, классифицированных в других рубриках), 294, 2 (деменция, неуточненная), 294, 8 (другие стойкие психические расстройства). расстройства из-за состояний, классифицированных в других рубриках), 294, 9 (неуточненные постоянные психические расстройства из-за состояний, классифицированных в других рубриках), 331, 0 (болезнь Альцгеймера), 331, 1 (лобно-височная деменция), 331, 2 (старческая дегенерация головного мозга), 331, 7 (дегенерация головного мозга при заболеваниях, классифицированных в других рубриках), 331, 82 (деменция с тельцами Леви) и 331, 9 (дегенерация мозга, неуточненная). Подобные широкие определения деменции были использованы другими (14) для улучшения выявления случаев.
Чтобы оценить бремя сопутствующей патологии, мы использовали показатель индекса Чарльсона, подтвержденный Deyo (22) и улучшенный для ICD-9-CM (23) согласно вторичным диагнозам. Для целей данного исследования сама деменция была исключена из индекса Чарльсона (24).
Для каждого случая основная диагностическая группа была оценена в соответствии с разделами ICD-9-CM: инфекционные заболевания (001-139), новообразования (140-239), эндокринные заболевания (240-279), гематологические заболевания (280-289), неврологические заболевания (320-389), заболевания системы кровообращения (390-459), заболевания органов дыхания (460-519), заболевания пищеварительной системы (520-579), заболевания мочеполовой системы (580-629), заболевания кожи и подкожной клетчатки (680-709), заболеваний опорно-двигательного аппарата и соединительной ткани (713-739), а также травмы отравления (800-999).
Анализ данных
Мы провели описательный и сравнительный анализ случаев с деменцией и без нее, включая демографическую и клиническую информацию, сопутствующую патологию, а также смертность в больнице, пребывание и расходы. Показатели коморбидности по Чарлсону представлены в виде непрерывной переменной и категориальной для 4 групп (0, 1-2, 3-4, > 4) возрастающей степени тяжести и влияющих на результаты (25). Категориальные переменные выражаются в виде абсолютных частот и процентов, в то время как непрерывные переменные задаются в виде геометрических средних и геометрического стандартного отклонения (SD), поскольку геометрические средние значения меньше подвержены влиянию экстремальных значений, чем арифметических. Чтобы проверить различия в категориальных переменных, мы использовали критерий хи-квадрат Пирсона.
Внутрибольничная смертность оценивалась как число смертей по отношению к числу случаев и выражалась в процентах или коэффициенте летальности (CFR). Чтобы исследовать влияние деменции на смертность, пребывание и затраты, мы провели регрессионные модели (логистические регрессии для смертности и линейные регрессии лог-трансформированного пребывания и затрат) и скорректировали их в двух многовариантных моделях. Модель 1 была скорректирована с учетом базовых характеристик (возраст, пол, индекс Чарлсона), тогда как модель 2 также включала основной диагноз при поступлении и длительность МВ. Результаты выражаются в виде отношения шансов (ИЛИ) с 95% доверительными интервалами (для смертности) и геометрического среднего отношения с 95% доверительными интервалами (для пребывания и затрат).
Мы изучили временные тенденции в уровне заболеваемости МВ (на 100 000 человек и на 10 000 больничных выписок), пропорции случаев МВ с деменцией, длительной МВ (определяемой как продолжительность ≥ 96 часов подряд в соответствии с системой кодификации ICD-9-CM), и CFR. Для этого мы использовали регрессионные модели обобщенных линейных моделей, которые предполагают распределение Пуассона (26). В этих моделях любая очевидная тенденция может быть статистически оценена с помощью метода перестановки Монте-Карло (27). Тенденции представлены в виде среднегодового процентного изменения (AAPC), суммарного показателя общей тенденции за исследуемый период. Чтобы сравнить AAPC обеих исследовательских групп, мы исследовали, были ли их средние функции регрессии параллельными, с учетом различных перехватов, используя параллельный тест Парного сравнения. Кроме того, мы проанализировали тенденции продолжительности пребывания и затрат с помощью теста p-тренда Кьюзика.
Все тесты проводились с использованием пакетов STATA 15 (StataCorp. LP, College Station, TX, USA) и Joinpoint Regression 4.7.0.0. Значение было установлено на р <0, 05.
Результаты
Из 19 979 322 госпитализаций лиц в возрасте ≥ 65 лет, произведенных в течение 14-летнего периода исследования, 259 623 случая перенесли МВ. Из них 5770 (2, 2%) были случаи с деменцией.
Как видно из таблицы 1, в когорте деменции доля женщин и более старших возрастных слоев была выше, чем в когорте без деменции. Оценка по Чарльсону, однако, была ниже, что указывало на снижение сопутствующей патологии среди людей с деменцией. Среди основных сопутствующих заболеваний следует выделить большее наличие цереброваскулярных заболеваний в группе пациентов с деменцией. Болезнь кровообращения была наиболее распространенным основным диагнозом в обеих когортах и сопровождалась разной частотой в каждой из них респираторным заболеванием, травматическим отравлением и расстройствами пищеварения. И наоборот, рак был гораздо реже в случаях с деменцией. Реестры, включающие деменцию, в большей степени соответствовали небольшим больницам, и пациенты реже получали длительную МВ или им назначали хирургическое DRG, чем в группе без деменции. Когорта с деменцией показала немного, но значительно более высокую внутрибольничную смертность, и эта разница была обусловлена только случаями, подвергавшимися кратковременному МВ (Дополнительный файл 1: Таблица S1). Однако, как можно видеть из Таблицы 2, согласно анализу логистической регрессии с учетом возраста, пола, сопутствующей патологии, основного диагноза и продолжительности МВ деменция не оказала значительного влияния на внутрибольничную смертность.
Таблица 1 Общая характеристика взрослых ≥ 65 лет, получающих инвазивную искусственную вентиляцию легких
Таблица в натуральную величину
Таблица 2 Влияние деменции на внутрибольничную смертность и использование ресурсов больницы
Таблица в натуральную величину
Среди выживших 78% случаев с деменцией и 81% без деменции были выписаны домой, в то время как 16, 3% и 15, 1% соответственно были выписаны в центры долгосрочной помощи.
Как среднее геометрическое пребывание, так и расходы на лечение в группе деменции были значительно ниже, чем в группе без деменции (таблица 2). Кроме того, многомерный анализ влияния деменции на использование ресурсов больницы показал, что деменция была значительно связана с более коротким скорректированным средним пребыванием в больнице и более низкими средними больничными расходами на случай.
Временные тренды
Показатели использования МВ, относящиеся к больничным выпискам, и население в целом значительно увеличилось среди пациентов с деменцией по сравнению с пациентами без (Таблица 3). У пациентов с деменцией частота использования МВ на 10000 выписок из стационара возросла с 1, 76 в 2000 году до 3, 57 в 2013 году с AAPC на 4, 7%. Между тем, у пациентов без деменции показатель использования МВ на 10000 выписок из стационара вырос с 114, 5 в 2000 году до 131, 3 в 2013 году с AAPC на 0, 91%. Согласно тесту на сравнимость, тенденции MV в случаях деменции и недеменции были различными (значение p для теста на параллелизм = 0, 005). Заболеваемость МВ среди людей с деменцией возросла с 3, 1 до 6, 9 на 100 000 жителей ≥ 65 лет, что привело к увеличению AAPC на 5, 39%, в то время как в группе без деменции она увеличилась с 203, 6 до 253, 3 для AAPC на 1, 62% (рис. 1). Согласно тесту на сопоставимость, тенденции заболеваемости среди деменции и недеменции также были различными (значение p для теста на параллелизм = 0, 03).
Таблица 3 Анализ тенденций
Таблица в натуральную величину
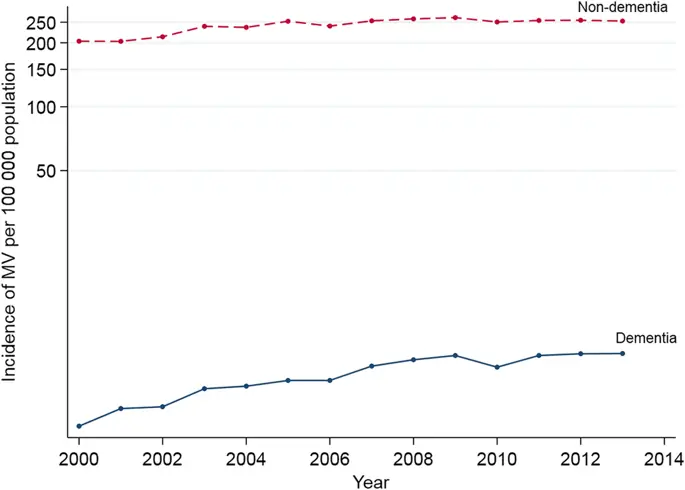
Тенденции изменения частоты инвазивной искусственной вентиляции легких у пациентов с деменцией и без нее. На рисунке показаны изменения, наблюдаемые с течением времени в показателях заболеваемости. Когорта с деменцией достигает большего увеличения, чем когорта без деменции
Изображение в полном размере
В таблице 3 также представлены временные тренды в использовании ВМ ≥ 96 ч и внутрибольничной смертности (CFR), что свидетельствует о том, что субъекты с деменцией не претерпели существенных изменений в течение периода исследования, в то время как в когорте без деменции использование пролонгированного МВ увеличилось и смертность снизилась. Как показано на рис. 2, случаи с деменцией не следовали нисходящей тенденции, показанной случаями без деменции; скорее, смертность колебалась с течением времени.
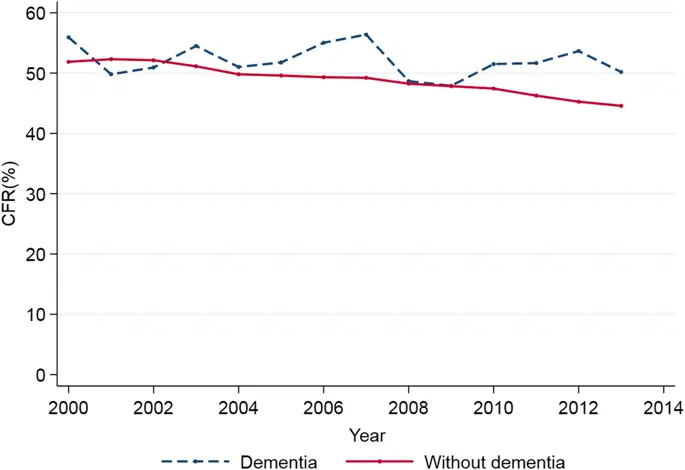
Тенденции внутрибольничной смертности при эпизодах МВ у пациентов с деменцией и без нее. На рисунке показаны изменения, наблюдаемые с течением времени внутрибольничной смертности. Обратите внимание, что случаи с деменцией не показывают тенденцию к снижению, выявленную в случаях без деменции; скорее, они характеризуются колеблющейся тенденцией в течение периода обучения
Изображение в полном размере
Рисунок 3 иллюстрирует, что среднее геометрическое пребывание в больнице в когорте с деменцией неуклонно снижалось с течением времени, в то время как оно было относительно стабильным в когорте без деменции. Среднегеометрические расходы на больницу в расчете на один случай заметно выросли за период исследования. Это увеличение, тем не менее, было ниже среди пациентов с деменцией, и различия между когортами сохранялись (рис. 3).
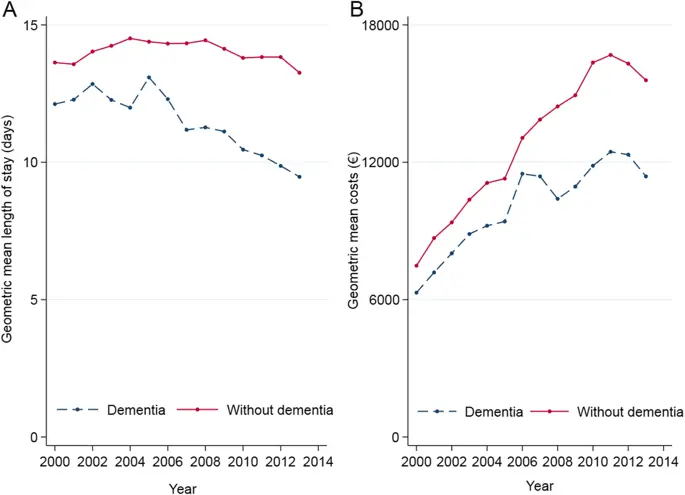
Тенденции в ресурсах больницы у пациентов с деменцией и без нее. a За исследуемый период среднее геометрическое пребывание в больнице значительно уменьшилось в случаях, когда деменция проходила с 12, 12 дня в 2000 году до 9, 47 дня в 2013 году. Напротив, в случаях без деменции среднее время пребывания оставалось стабильным, переходя с 13, 63 до 13, 26. b За исследуемый период средние геометрические затраты на случай в группе с деменцией значительно возросли с 6305 евро в 2000 году до 11 384 евро в 2013 году, а в случаях без деменции с 7485 евро до 15 533 евро (оба р <0, 001)
Изображение в полном размере
обсуждение
Результаты этого популяционного исследования показывают, что использование MV у пожилых людей с диагнозом деменции в Испании заметно выросло в период между 2000 и 2013 годами. Кроме того, это увеличение было выше, чем в их коллегах без деменции., Они также показывают, что хотя влияния деменции на смертность в стационаре обнаружено не было, тенденции к снижению смертности у пациентов без деменции не наблюдалось. Кроме того, по сравнению с субъектами, свободными от деменции, эти люди несут меньшие затраты на лечение и длительность пребывания.
Насколько нам известно, это первое исследование, которое охарактеризовало характер использования МВ у взрослых ≥ 65 лет с деменцией и без нее в европейской стране. Демографические и клинические характеристики наших случаев аналогичны описанным в США и Канаде (14, 15), хотя деменция, по-видимому, встречается значительно реже среди тех, кто получает МВ в наших условиях. Только 2, 2% госпитализированных взрослых в возрасте ≥ 65 лет, перенесших МВ, получили код для слабоумия, в отличие от 15% и 8, 6% случаев, описанных в этих исследованиях. Наши результаты показывают в когорте пациентов с деменцией заметное увеличение частоты МВ со среднегодовым увеличением на 5, 39%, что намного выше, чем 1, 62%, наблюдаемое в когорте без деменции. Несмотря на это, обнаруженное увеличение было заметно ниже, чем у Lagu (11, 4%) и Borjaille (7, 8%) у взрослых ≥ 65 лет с деменцией (14, 15). Частично эти различия могут быть объяснены очень разными системами здравоохранения и организационными моделями, используемыми для ухода за критически больными пациентами между странами (28). Мы не должны забывать, что в медицинских учреждениях предложение является важным регулятором спроса. Эффективно в США, увеличенное использование MV у пациентов с развитой деменцией было связано с большей доступностью коек в отделениях интенсивной терапии (29). В Испании, с ее универсальной системой здравоохранения с равным доступом, по оценкам, в 2010 году было около 9, 6 коек на 100 000 жителей (30, 31), в то время как в США это было примерно в четыре раза больше, чем в 2009 году (32). Но, несмотря на эти различия, наши данные соответствуют данным, зарегистрированным в Северной Америке, и контрастируют с предыдущими исследованиями, указывающими на то, что пациенты с неотложной помощью с деменцией лечатся значительно менее агрессивно, чем пациенты без деменции (8).
Наша группа слабоумия показала более высокий возраст и более высокий процент женщин, как описано другими (16). Тем не менее, в наших случаях было меньше бремени сопутствующей патологии, что может быть отчасти связано с другой системой баллов, так как до сих пор нет стандартизированного метода для оценки этой проблемы, несмотря на его важную роль в результатах лечения пациента (33). Для этого исследования мы выбрали индекс сопутствующей патологии Чарльсона, так как он показал аналогичную способность к шкалам, основанным на физиологических показателях, для прогнозирования смертности у критически больных пациентов (34).
Как и ожидалось, внутрибольничная смертность была действительно высокой в обеих группах. Но основным выводом нашего исследования было отсутствие значительных различий в CFR между обеими когортами, однажды скорректированных с учетом оставшихся клинико-демографических переменных, что означает, что деменция не оказала существенного влияния на смертность в стационаре у лиц ≥ 65 лет, подвергшихся МВ. Это открытие соответствует данным, представленным Lagu et al. (16) также предполагает, что использование МВ у лиц с деменцией в нашей стране соответствует (по крайней мере, с точки зрения смертности в качестве меры воздействия) стандарту качества его применения у пациентов ≥ 65 лет без деменции.
Тем не менее, наш анализ тенденций показывает, что, хотя смертность в стационаре в когорте без деменции неуклонно снижалась в течение 14 лет, что согласуется с литературными отчетами (35), мы не наблюдали параллельных изменений в когорте деменции.
Нечто подобное можно сказать и о тенденции, наблюдаемой в использовании ресурсов больницы. В то время как некоторые исследования показали, что деменция приводит к увеличению среднего срока пребывания в стационаре и затратам у пожилых пациентов, поступивших из-за острых заболеваний (3, 4), наши данные согласуются с более поздними описаниями (16, 36), что эти переменные значительно ниже у пациентов с деменцией. Наше исследование также показывает, что это сокращение использования ресурсов у пациентов с деменцией сохраняется, когда степень МВ была введена в качестве ковариаты в скорректированной многомерной модели. Кроме того, анализ тенденций показывает, что средняя разница в продолжительности пребывания увеличилась за эти годы, поскольку, в то время как среднее время пребывания в стационаре в случаях без деменции оставалось стабильным, оно постепенно уменьшалось в случаях с деменцией.
К сожалению, структура базы данных предотвращает любые причинно-следственные выводы или оценку других причин, которые могли бы оправдать эти тенденции, такие как наличие продвинутых директив, предпочтений семьи или клинической практики в отношении ограничения терапевтических усилий и использования вместо мер по обеспечению комфорта. Мы считаем эти данные основополагающими и что необходимо изучить их перспективным способом.
Наши наблюдения расширяют скудную доступную информацию о частоте и краткосрочных результатах использования инвазивных технологий, таких как МВ, у взрослых в возрасте ≥ 65 лет с деменцией, и, возможно, они могут помочь в существующих дебатах об использовании этих Терапевтические мероприятия у пациентов с деменцией. Кроме того, учитывая национальный популяционный характер наших данных, мы считаем, что они могут быть обобщаемыми и представлять интерес для принятия клинических решений и планирования ресурсов здравоохранения во все более стареющем обществе, для которого в ближайшем будущем ожидается большая распространенность деменции (15)., 37, 38).
Ограничения
Наше исследование имеет несколько ограничений, которые мы должны упомянуть. При работе с клинико-административными данными чувствительность к обнаружению переменных, представляющих интерес, напрямую зависит от отчета о выписке, составленного ответственным врачом. Существуют доказательства того, что деменция была недостаточно закодирована в отчетах о выписках, особенно в легких или сложных случаях (39). Чтобы минимизировать это ограничение, мы использовали широкое определение деменции в соответствии с предыдущими аналогичными исследованиями (14, 16), даже несмотря на то, что эти определения не были подтверждены клиническими диаграммами. Кроме того, MV является основной процедурой, которая легко идентифицируется в истории болезни пациента и чьи коды ICD-9-CM стабильны и проверены (20). Однако у нас не было доступа к промежуточной информации о наших случаях деменции. Учитывая, что была установлена обратная связь между тяжестью деменции и частотой, с которой пациенты госпитализируются, и что в некоторых клинических руководствах подчеркивается необходимость лечения людей с деменцией у себя дома (37), вполне вероятно, что наша когорта деменции будет содержать высокую доля случаев легкой и средней тяжести. Наш источник данных также не позволяет нам знать другие индивидуальные факторы, такие как фармакологическое лечение; наличие предварительной директивы или их социокультурного или образовательного уровня, что делает невозможным дальнейшую характеристику этой когорты и стратификацию результатов в соответствии с этими факторами. Тем не менее, учитывая универсальный характер нашей национальной системы здравоохранения с равным доступом ко всему населению, такие аспекты, как социально-экономический уровень, не повлияли на полученные результаты. Аналогичным образом, учитывая регулирование нашей национальной системы здравоохранения, мы можем предположить, что клиническая практика и практика кодирования не связаны с экономическими стимулами. Кроме того, наша база данных не включает основанные на физиологии оценки общего использования в отделениях интенсивной терапии, таких как APACHE или SAPS. Несмотря на это, Кристенсен и его коллеги показали, что индекс сопутствующей патологии Чарльсона работает аналогично физиологическим показателям при прогнозировании краткосрочной и долгосрочной смертности для пациентов ОРИТ (34). Наконец, из-за ретроспективного характера этого исследования мы не можем исключать, что временные тенденции могут, по крайней мере частично, быть связаны с различными методами лечения в течение длительного периода обучения. Тем не менее, популяционный характер нашего исследования, его основная сила, означает, что мы можем предположить отсутствие систематической ошибки выбора, а также можем экстраполировать его результаты. Кроме того, были соблюдены рекомендации RECORD по представлению результатов (40).
Выводы
Это общенациональное популяционное исследование не выявило влияния деменции на внутрибольничную смертность у пожилых пациентов, перенесших инвазивную искусственную вентиляцию легких. Тем не менее, деменция в значительной степени связана с более коротким пребыванием и больничными расходами. Наши данные также указывают на недавнее заметное увеличение использования этой меры жизнеобеспечения у пожилых пациентов с деменцией, и что это увеличение намного больше, чем это наблюдается у пожилых людей без деменции. Эти данные имеют важное значение для принятия клинических решений и планирования ресурсов здравоохранения во все более стареющем обществе, для которого в ближайшем будущем ожидается большая распространенность деменции.
