Кровавая мокрота при кашле обычно вызывает сильный испуг. Недаром, ведь кровь в секрете может быть признаком серьезного респираторного заболевания и поэтому в любом случае следует относиться серьезно.
Кроме того, пусковым механизмом могут быть относительно безобидные причины, такие как воспаление десен или воспаление бронхов. Чтобы не рисковать здоровьем, настоятельно рекомендуется своевременное медицинское обследование. Это единственный способ избежать рисков для здоровья и немедленно начать необходимые лечебные мероприятия. Если есть неясность и сомнения относительно триггера, всегда следует вызывать врача неотложной помощи, особенно если одновременно возникают такие симптомы, как одышка, проблемы с кровообращением, тахикардия и/или боль в груди.
Определение: что такое кровянистая мокрота?
Термин «кровавая мокрота» обычно относится к более светлым кровяным включениям в секрете (мокроте), который выделяется из организма при кашле. Соответственно, это специфическая форма «кашля кровью», которая в медицине называется «кровохарканье». В отличие от этого, большее количество крови откашливается непосредственно во время «кровохарканья». Примесь крови может быть самой разной и соответственно проявляться от слегка розового до светло-красного до насыщенного ржаво-коричневого цвета. Кроме того, он может различаться по силе, так что иногда можно увидеть только небольшие красные точки или следы. С другой стороны, в случае других больных кажется, что секреция «пронизана» нитями крови.

Кровавая мокрота может иметь серьезное происхождение, поэтому посещение врача всегда желательно. Изображение: Мириам Дёрр - fotolia
Независимо от формы проявления, при любых признаках крови в мокроте следует немедленно обратиться к врачу, который может уточнить причину и инициировать соответствующие дальнейшие действия. Это очень важно, потому что кашель с кровью, как рвота с кровью (кровавая рвота), часто является признаком серьезных проблем со здоровьем и может быть важным признаком потенциально опасного для жизни состояния.
Причины кровянистой мокроты
Есть множество возможных причин появления крови в мокроте. В ряде случаев существуют относительно безобидные причины такого рода. B. кровотечение из десен или носа, кровотечение также может быть вызвано травмой во рту. Однако чаще кровянистые выделения имеют более серьезное происхождение, такое как хронический бронхит или ХОБЛ, или тромбоэмболия легочной артерии. Поэтому, если триггер не распознан или неясен, и если вы в чем-то не уверены, вам всегда следует немедленно обратиться к врачу.
Острый бронхит
Возможной причиной кровянистых выделений может быть тяжелый, острый бронхит. Этот термин используется в медицине для описания воспаления слизистых оболочек бронхов, которое обычно сопровождается воспалением верхних дыхательных путей (носа и горла). Это одно из самых распространенных заболеваний, которым еженедельно заболевают около 80 из каждых 100 000 человек, причем в зимние месяцы это число обычно удваивается.
Острый бронхит может быть вызван различными причинами, но чаще всего вирусной инфекцией (например,B. с вирусами гриппа, носорога или короны). В редких случаях заболевание также могут вызывать бактерии, грибки или химические раздражители, а также воспаление может возникать в связи с другими инфекционными заболеваниями (например, корью). Острый бронхит характеризуется прежде всего сильным, вначале сухим кашлем, который часто сопровождается насморком. Если вирус продолжает распространяться, также появляются лихорадка и другие типичные симптомы простуды, такие как головные боли, ломота в теле и боль в горле, осиплость голоса, жжение в груди, утомляемость и ночная потливость.
Через несколько дней появляется так называемый «продуктивный» кашель, при этом мокрота сначала выделяется обычно вязкой и беловато-прозрачной. Позже он также может приобрести желтоватый или зеленый цвет из-за дополнительной бактериальной инфекции («суперинфекция»). В тяжелых случаях также может быть небольшая примесь крови, что обусловлено небольшими повреждениями слизистых оболочек и поэтому обычно не вызывает беспокойства. Тем не менее, кровянистая мокрота всегда должна быть очищена врачом в качестве меры предосторожности.
Кровавая мокрота при пневмонии
Причиной также может быть тяжелая пневмония. Это острое или хроническое воспаление легочной ткани, которое обычно вызывается инфекцией бактериями или, прежде всего, так называемыми «пневмококками». Реже вирусы, грибки или паразиты также могут вызвать заболевание, причем в первую очередь страдают люди с ослабленной иммунной системой (например, после трансплантации органов или с ВИЧ).
Симптомы пневмонии аналогичны симптомам бронхита и обычно начинаются с проблем с дыханием, одышки и сильного кашля. Мокрота желто-зеленая, коричневатая или слизисто-гнойная, в более тяжелых случаях также может быть видна кровь. Кроме того, обычно наблюдается высокая температура, озноб и боли в груди, а также неспецифические симптомы, такие как истощение и утомление, боли в суставах и головные боли. Воспаление легких не следует недооценивать, оно может быть опасным для жизни. Заболевание представляет повышенный риск, особенно для младенцев и маленьких детей, пожилых людей и пациентов с ослабленной иммунной системой, тогда как у молодых и здоровых людей собственные защитные силы организма обычно достаточно сильны, чтобы бороться с возбудителями.
Легионеллез/болезнь легионеров
Так называемый «легионеллез» или «болезнь легионеров» - особо тяжелая форма пневмонии, которая также может сопровождаться кровянистой мокротой. В этом случае воспаление провоцируют бактерии рода легионелл (Legionella pneumophila), которые распространяются и размножаются преимущественно в теплой пресной воде (от 20 до 55 градусов). Однако заражение происходит не непосредственно через легионеллу в воде, а через распыленную воду (аэрозоль), например, при принятии душа, в гидромассажных ваннах, через ингаляторы или увлажнители воздуха на рабочем месте. Болезнь легионеров обычно вначале вызывает более общие симптомы, такие как высокая температура, озноб, головные боли и ломота в теле. Кроме того, могут возникать боли в груди, одышка, отрывистый кашель с кровью в мокроте, иногда также возникают боли в животе, диарея и рвота.
Кашлевые выделения с кровью при легочной эмболии
Очень серьезной причиной кровянистой мокроты может быть легочная эмболия. Хотя это не всегда сразу опасно для жизни, по данным Немецкого общества ангиологии - Общества сосудистой медицины e. V. (DGA) только в нашей стране до 100 000 человек ежегодно. Это означает, что легочная эмболия является третьей по распространенности причиной сосудистой смерти после сердечного приступа и инсульта.
В большинстве случаев исходной точкой тромбоэмболии легочной артерии является окклюзия сосудов (тромбоз), при этом особенно часто поражаются глубокие вены ног или тазовые вены. Одним из основных факторов риска тромбоза является возраст, а также, например, заражение крови, сердечная недостаточность или перенесенный сердечный приступ. Кроме того, риск увеличивается, например, после операции, длительного пребывания в постели, во время беременности и родов или при приеме некоторых лекарств и гормонов (например, противозачаточных таблеток).
Если есть тромб, то при определенных обстоятельствах его части могут отслоиться, что часто происходит сразу после утреннего пробуждения в результате колебаний давления в сосудистой системе (например, при сильном натуживании). во время дефекации). Этот так называемый «эмбол» может пройти через кровоток к сердцу, а оттуда в легкие, где он может частично или полностью закупорить сосуд, в зависимости от его размера. В результате заблокированный участок легкого перестает снабжаться достаточным количеством крови, что может вызывать различные симптомы в зависимости от размера эмбола и пораженного сосуда.
В то время как эмболия меньшего размера вызывает лишь незначительные проблемы и часто остается незамеченной, окклюзия более крупного сосуда внезапно вызывает серьезные симптомы. Типичные симптомы включают учащенное дыхание и одышку, боль в груди, потливость и обмороки. Нередки также страх и чувство тревоги, тахикардия и кашель с мокротой, в которой можно увидеть небольшое количество крови. При массивной тромбоэмболии легочной артерии возникает острая опасность для жизни, так как выраженное нарушение кровообращения в сердце и легких грозит, в том числе, остановкой сердечно-сосудистой системы, которая в большинстве случаев заканчивается летально без ранней вмешательство. Соответственно, при подозрении на легочную эмболию необходимо немедленно вызвать скорую помощь.
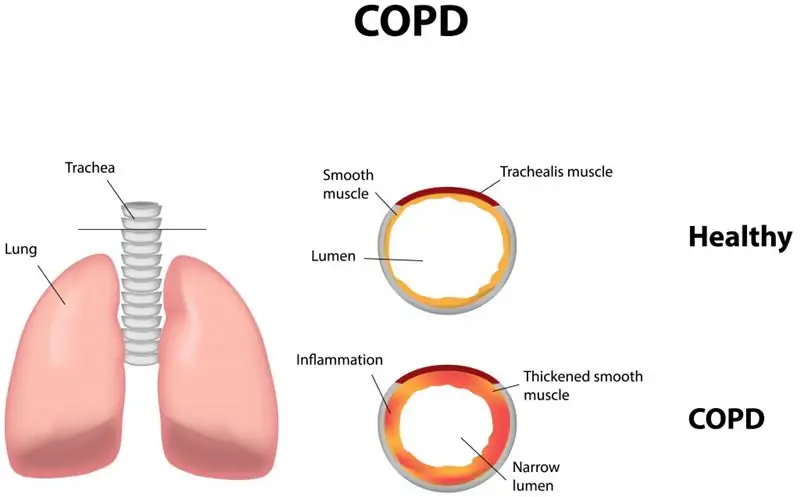
Кровавая мокрота по утрам / ХОБЛ
Другой возможной причиной является так называемая «хроническая обструктивная болезнь легких», которую для краткости называют «ХОБЛ». Термин ХОБЛ охватывает различные хронические респираторные заболевания, общим признаком которых является нарастающая блокировка воздушного потока в легких (обструкция). В результате возникают типичные симптомы ХОБЛ, такие как одышка, кашель и выделение мокроты («симптомы АГА»), поэтому болезнь часто в просторечии называют «кашлем курильщика» или «легким курильщика».
Кашель по утрам обычно особенно выражен, часто связан с выделением мокроты. Обычно он бесцветный, но в случае инфекции может быть желтовато-зеленого или коричневатого цвета и содержать небольшое количество крови в результате постоянного воспаления. Кроме того, со временем наблюдается нарастающая одышка и другие симптомы, такие как снижение работоспособности, низкая сопротивляемость, истощение и свистящие или жужжащие звуки при дыхании. В результате простые повседневные вещи, такие как подъем по лестнице или доставка продуктов, часто могут вызывать трудности и становиться еще большей проблемой. Таким образом, ХОБЛ - это не просто «безобидный» кашель курильщика, а опасное для жизни заболевание легких, которое может привести к фатальным осложнениям, таким как сердечная недостаточность (легочное сердце).
Заболевание в первую очередь характеризуется хроническим обструктивным бронхитом и/или так называемой «эмфиземой легких». В преддверии ХОБЛ большинство заболевших страдают простым хроническим бронхитом, который, однако, не означает необратимого сужения дыхательных путей и, следовательно, в принципе еще обратим. Если не устранить причину хронического бронхита (например, курение), со временем может развиться хронический обструктивный бронхит и, следовательно, ХОБЛ. В этом случае изменения в легких уже необратимы, вместо этого происходит сужение бронхов, что вызывает все большую и большую одышку (одышку) при нагрузке, а затем и в покое.
Кроме того, по мере прогрессирования заболевания постоянное воспаление может привести к поражению и разрушению стенок воздушных мешков (альвеол). В результате маленькие пузыри сливаются, образуя более крупные пузыри, вызывая патологическое перераздувание легких и, наконец, приводя к необратимому снижению функции легких.
Основной причиной ХОБЛ является курение сигарет, около 90 процентов всех пострадавших являются курильщиками или бывшими курильщиками. В редких случаях спусковым механизмом могут быть годы вдыхания других вредных веществ, таких как токсичная пыль, пары или токсичные жидкости. Соответственно, ХОБЛ в настоящее время даже признана профессиональным заболеванием, например, при добыче каменного угля («шахтерский бронхит»). Заболеванию также могут способствовать выхлопные газы автомобилей и твердые частицы, а также генетические факторы (например, дефицит альфа-1-антитрипсина).
Кровь в мокроте при раке легкого
В очень серьезных случаях причиной появления крови в мокроте может быть рак легких (карцинома легких) или карцинома бронхов. Это опухолевое заболевание, которое ежегодно поражает около 50 000 человек в Германии. Предполагается, что за развитие рака легкого ответственны многие различные факторы, и часто у больных не удается выявить какой-либо конкретный триггер. Однако известны некоторые факторы, которые значительно повышают риск, и поэтому их следует избегать. К ним в первую очередь относятся курение и пассивное курение, но также, например, асбест, воздействие радиации при медицинских осмотрах (например, частые рентгеновские снимки) или загрязнители воздуха, такие как дизельная сажа.
Особенно коварная вещь в этой болезни заключается в том, что рак не вызывает боли. Вместо этого типичные симптомы появляются поздно, а это означает, что болезнь часто обнаруживается только на поздней стадии. Поэтому к предупреждениям о раке легких следует относиться очень серьезно и немедленно уточнять их с медицинской точки зрения. К ним относятся непрекращающийся кашель более четырех недель, а также выделение слизи и выделений с примесью крови. Даже самые маленькие следы крови, которые появляются только один раз, могут быть важным сигналом. Боль в груди или колющая боль в груди, которая может возникать при дыхании, кашле, в покое или при стрессе, ни в коем случае нельзя игнорировать. Кроме того, обычно незаметные признаки и симптомы рака, такие как лихорадка, ночная потливость, вялость, усиливающееся истощение, проблемы с дыханием и нежелательная потеря веса, проявляются в течение более длительного периода времени.
Лечение крови в секрете
Если врач диагностировал неосложненный бронхит, специального лечения обычно не требуется. В целом, однако, следует избегать потребления табака и (особенно если у вас жар) вы должны достаточно отдыхать и отдыхать. В зависимости от симптомов также могут помочь ингаляции, болеутоляющие средства, такие как парацетамол, или кратковременное применение блокаторов кашля (противокашлевые средства). При наличии бактериальной суперинфекции врач обычно назначает антибиотики.
При пневмонии терапия проводится во многих случаях (тяжелая форма пневмонии, пожилой возраст больных, имеющиеся сопутствующие заболевания и др.) в больнице. Для борьбы с провоцирующими возбудителями обычно используются специальные препараты, такие как антибиотики или противогрибковые средства. Если имеется сильная одышка, может также потребоваться введение кислорода. Если пациент молод и здоров, болезнь обычно проходит без последствий в течение примерно шести недель. Если, с другой стороны, защита ослаблена, процесс выздоровления может занять гораздо больше времени. Кроме того, могут возникнуть такие осложнения, как заражение крови, воспаление сердечной сумки (перикардит) или образование тромба, которые при определенных обстоятельствах могут быть опасными для жизни.
В случае болезни легионеров (легионеллеза) особенно важно начать лечение как можно раньше, поскольку это заболевание может быть опасным для жизни, особенно у пожилых и хронически больных людей. Соответственно, при подозрении на инфекцию следует немедленно обратиться к врачу. Если пациент действительно был инфицирован Legionella pneumophila, антибиотик (например,Б. левофлоксаци). Также важно предотвратить распространение путем устранения источника инфекции (например, неисправных систем водоснабжения).
Если у вас хроническая обструктивная болезнь легких (ХОБЛ), самым важным шагом в предотвращении дальнейшего прогрессирования заболевания является устранение факторов риска. Соответственно, в большинстве случаев необходимо немедленно отказаться от курения, а в некоторых случаях также может быть показана смена рабочего места в случае сильного воздействия пыли, газов, паров и т.п. Лекарственная терапия также служит для облегчения симптомов и предотвращения опасных для жизни осложнений. В зависимости от стадии заболевания здесь используются различные средства, которые в первую очередь предназначены для расширения дыхательных путей и, таким образом, улучшения дыхания (бронходилататоры).
Кашель курильщика при прогрессирующей ХОБЛ. Изображение: joshya - fotolia
В случае острого обострения (обострения) при бактериальных инфекциях обычно применяют антибиотики. Если ХОБЛ очень запущена, часто показана длительная оксигенотерапия (LOT), при которой пациент снабжается кислородом с помощью так называемой «назальной канюли». Помимо этого, доступен ряд других немедикаментозных мер. К ним относятся, например, тренировка пациента, ингаляции, физическая подготовка, определенные дыхательные упражнения или изучение положений тела, облегчающих дыхание, как часть физиотерапии.
В случае рака легкого терапия в значительной степени зависит от типа рака легкого (немелкоклеточный или мелкоклеточный) и стадии заболевания на момент постановки диагноза. Кроме того, центральную роль играют возраст пациента и общее состояние здоровья, а также возможные предшествующие заболевания легких. В зависимости от случая применяют местные (хирургия, лучевая терапия) или системные методы лечения (например, химиотерапия), которые часто комбинируют. Кроме того, существуют различные подходы, способные положительно повлиять на течение болезни. Это включает в себя, среди прочего, укрепление общего состояния за счет полноценного питания и психологической поддержки соответствующих специалистов, чтобы лучше справляться с болезнью.
Лечение и профилактика легочной эмболии
При подозрении на легочную эмболию необходимо немедленно выяснить это. Только быстрая диагностика и лечение могут предотвратить прогрессирование заболевания. Соответственно, следует немедленно вызвать врача скорой помощи, который сначала введет обезболивающие, седативные средства или лекарства для стабилизации кровообращения, в зависимости от симптомов. Дальнейшие шаги обычно выполняются в больнице в зависимости от тяжести эмболии. Например, в менее тяжелых случаях можно рассмотреть возможность лечения антикоагулянтами (гепарином). В случае более тяжелой окклюзии можно использовать лекарства для растворения кровяного сгустка и, таким образом, снова обеспечить ненарушенный кровоток («лизисная терапия»). Также возможно механическое разрушение кровяного сгустка с помощью катетерной обработки и удаление его с помощью открытой процедуры (легочная эмболэктомия).
Легочная эмболия обычно вызывается окклюзией сосудов (тромбозом) в венах таза или ног. Соответственно, важнейшей профилактической мерой является эффективное предотвращение тромбообразования. С одной стороны, важно соблюдать некоторые общие меры, например, в случае болезни постельный режим соблюдается только до тех пор, пока он действительно полезен и полезен. Даже после операции пациента следует снова мобилизовать как можно скорее, чтобы снизить повышенный риск прикованности к постели в течение длительного времени. Кроме того, напр.
Также важно бросить курить, снизить лишний вес и достаточно пить, а гимнастика для вен (например, ходьба по кругу или на качелях) также может быть полезной формой профилактики. В общем, всегда следует обеспечивать достаточную физическую нагрузку. В более длительных поездках, например, на самолете или поезде, рекомендуется время от времени «размять ноги» или, в качестве альтернативы, делать упражнения для вен на своем месте.
Кроме того, тромбоэмболию легочной артерии или ее рецидив можно предотвратить с помощью антикоагулянтных препаратов (антикоагулянтов). Здесь можно рассмотреть активные вещества, такие как дальтепарин, ривароксабан или данапароид.
Домашние средства и натуропатия при кашле с кровью
Домашние средства и альтернативные методы лечения используются лишь в ограниченной степени при кровянистой мокроте, потому что многие основные причины (например, пневмония, рак бронхов) требуют быстрого и интенсивного лечения и использования определенных лекарств. Соответственно, любая форма крови в мокроте должна восприниматься серьезно и обследоваться у врача, чтобы иметь возможность точно уточнить триггер.
Если причина диагностирована, например, как бронхит, натуропатия определенно может быть использована для его поддержки. Например, в случае спазматического кашля хорошей идеей будет компресс из тимьяна на грудную клетку. Для этого сначала заваривают чай из двух чайных ложек травы чабреца и 500 мл литров кипятка и оставляют настаиваться на пять-десять минут. Затем в нем пропитывают хлопчатобумажную ткань и после короткого периода охлаждения оборачивают вокруг груди. Поверх него накладывают еще одну хлопчатобумажную ткань и согревающий шерстяной шарф, и если компресс холодит кожу, его снова снимают.
Другим проверенным домашним средством от бронхита являются ингаляции, которые помогают разжижать слизь и облегчают отхаркивание. Здесь рекомендуется два раза в день делать ингаляции с морской солью, например, зарекомендовал себя 0,9-процентный раствор соли (9 граммов соли на литр воды). В качестве других эффективных домашних средств от кашля полезны различные травяные чаи. В зависимости от симптомов, комбинация корня алтея, исландского мха и корня лакрицы (20/40/40 граммов) подходит, например, для разжижения слизи и прекращения кашля. Две чайные ложки смеси заливают 250 мл кипятка и дают настояться 10 минут.
