Ограничения маммографии в обнаружении и оценке инвазивной лобулярной карциномы (ILC) давно признаны, представляя реальные клинические проблемы в планировании лечения этих опухолей. Тем не менее, достижения в области маммографии, ультразвука и магнитно-резонансной томографии предоставляют возможности для улучшения диагностики и предоперационной оценки ILC. Доказательства, подтверждающие эффективность каждого метода визуализации, будут рассмотрены, особенно в том, что касается патологии ILC и ее подтипов. Кроме того, мы обсудим новые технологии, которые могут быть использованы для повышения частоты обнаружения и, в конечном итоге, для более эффективного скрининга и постановки ILC.
Вступление
Инвазивные дольковые карциномы (ILCs) являются вторым наиболее распространенным подтипом инвазивного рака молочной железы после инвазивного рака протоков (IDC), составляя от 5 до 15% новых диагнозов рака молочной железы (1-3). Со времени первоначального описания ILC Футом и Стюартом в 1946 году (4) было зарегистрировано несколько гистопатологических вариантов ILC, которые могут объяснить изменчивость зарегистрированной частоты ILC в разных исследованиях (3, 5). В последние два десятилетия наблюдается рост заболеваемости ILC. Хотя эта повышенная частота, вероятно, является многофакторной, одним из наиболее хорошо описанных факторов риска, связанных с повышенным выявлением ILC, является применение заместительной гормональной терапии в постменопаузе (2, 6).
Молекулярные и патологические особенности, которые отличают ILC от более распространенного IDC, были хорошо описаны и проливают свет на клинические данные, связанные с лобулярным раком (7). ILC имеет тенденцию расти более диффузно: опухолевые клетки проникают в строму одноклеточно, часто без значительной десмопластической реакции. По сравнению с IDC, ILC имеет тенденцию проявляться в большем размере и на более поздней стадии опухоли, хотя он имеет более благоприятный согласованный по стадии результат по сравнению с IDC (8). Известно, что с молекулярной точки зрения ILC чаще является положительным по эстрогеновым рецепторам и HER2-отрицательным и характеризуется потерей молекулы адгезии E-кадгерина. Более распространенное использование окрашивания E-кадгерином в диагностике ILC, возможно, повлияло на воспринимаемую повышенную частоту этого гистологического типа (7). По сравнению с раком протоков ILC обычно представляет собой многоочаговое заболевание, и в некоторых сериях сообщается о более высокой частоте двустороннего рака молочной железы, хотя этот результат не был последовательно продемонстрирован во всех исследованиях.
Низкая плотность опухолевых клеток и отсутствие десмопластической стромальной реакции при ILC объясняют трудности его обнаружения при физикальном обследовании, маммографии и даже при грубой патологической оценке. Обнаружено, что маммограммы имеют низкую чувствительность (от 57 до 79%) при обнаружении ILC, до 30% случаев вообще не визуализируются при маммографии, а 35% повреждений видны только при одном виде (9). Низкая чувствительность маммографии вызвала интерес к другим методам визуализации, таким как ультразвук (США), магнитно-резонансная томография (МРТ), томосинтез и молекулярно-направленная визуализация для ILC. Рентгенографические особенности ILC, а также сильные и слабые стороны каждого способа обсуждаются ниже.
маммография
Конечная цель маммографии - раннее выявление рака молочной железы. Высококачественные детализированные изображения с высоким разрешением, которые используют различия в контрасте между нормальной и пораженной тканями молочной железы, являются основными элементами, позволяющими обнаруживать злокачественные новообразования на маммограмме. Когда эти различия в контрасте невелики, выявление рака молочной железы при маммографии становится все более сложной задачей. В частности, выявление ILC на маммографии, как известно, затруднено, в основном из-за характера роста, при котором эта опухоль проникает в ткани молочной железы. Эта относительно редкая опухоль, как правило, распространяется путем диффузной инфильтрации отдельных рядов злокачественных клеток таким образом, который не разрушает основную анатомическую структуру и не вызывает существенную реакцию соединительной ткани. Таким образом, на ранних стадиях развития и даже на более поздних стадиях, когда присутствует значительная степень заболевания, ILC часто может избежать обнаружения при маммографии (10).
Чувствительность маммографии для выявления всех видов инвазивных карцином молочной железы колеблется от 63 до 98% (11, 12). Отчасти из-за гистопатологических особенностей ILC, описанных выше, чувствительность маммографии при обнаружении ILC ниже, в диапазоне от 57 до 81% (13-15). Кроме того, хорошо задокументировано, что степень плотности фиброгландулярной ткани обратно пропорциональна маммографической чувствительности. Когда ткань молочной железы описывается как гетерогенная или чрезвычайно плотная, чувствительность маммографии для выявления инвазивных опухолей может составлять от 30 до 48% (16, 17). Берг и соавт. (18) специально исследовали показатели маммографии в зависимости от типа опухоли и плотности молочной железы. Маммографическая чувствительность составила 81% для IDC по сравнению с 34% для ILC; когда рассматривались только те пациенты с плотной тканью молочной железы, чувствительность резко снизилась до 60% и 11% соответственно. Из-за этих диагностических проблем крайне важно, чтобы рентгенологи по визуализации молочных желез знали об атипичных и тонких маммографических картинах ILC.
Колючая масса высокой плотности является отличительной чертой маммографического проявления инвазивного рака. Инвазивные опухоли обычно провоцируют скиррозную реакцию, которая нарушает нормальную паренхиматозную структуру молочной железы, что приводит к колючим краям поражений, которые легко обнаруживаются маммографией. Центральная высокая плотность массы также позволяет обнаруживать на основании различий в контрасте между злокачественным поражением и окружающей нормальной молочной тканью. В то время как в нескольких сериях сообщалось, что до 53% опухолей ILC присутствуют в виде колючих масс на маммографии (13, 15), другие исследователи сообщают, что большинство опухолей ILC (68%) представлены в виде асимметричных плотностей или в виде масс с плохо определенные поля (14, 17). Во всех сериях сообщается, что хорошо ограниченная масса является редким маммографическим проявлением ILC, наблюдаемым менее чем в 1% лобулярных опухолей. В целом, наиболее распространенные маммографические проявления ILC включают колючие, плохо определенные массы и плохо определенные асимметричные плотности. Оба типа поражений классически считаются подозрительными. Почему тогда чувствительность маммографии для выявления ILC так низка? Ответ почти наверняка связан с отсутствием заметного различия в плотности от паренхимы окружающей груди. Общепризнанная смешанная характеристика этих поражений, описанных во всех сериях, заключается в том, что опухоли ILC не имеют центральной непрозрачности, то есть повышенной плотности. Hilleren et al. (13) отметили, что 50% масс спикулярной ILC имеют непрозрачность, меньшую или равную непрозрачности нормальной паренхимы молочной железы на всех полученных изображениях. Мендельсон и соавт. (19) сообщили, что опухоли ILC могут даже содержать маммографически светящиеся области. Следовательно, морфология опухоли ILC является не столько проблемой, сколько отсутствием контрастных различий между опухолями ILC и окружающей и даже перекрывающейся нормальной тканью молочной железы. Это позволяет маскировать эти опухоли, несмотря на то, что они хорошо видны на изображениях маммограммы (рис. 1).
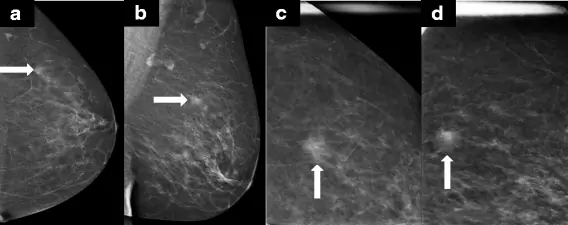
Инвазивная лобулярная карцинома в виде массы на маммографии. a, b Обычные краниокаудальные (CC) и медиолатеральные косые (MLO) маммографические изображения выявили массу равной плотности 1, 4 см в левой молочной железе. c, d Виды сжатия точек в проекциях CC и MLO лучше демонстрируют нерегулярные поля. Была проведена биопсия основной иглы и выявлена инвазивная лобулярная карцинома 1 степени
Изображение в полном размере
Помимо колючих, плохо определенных масс и плотностей, наиболее распространенным маммографическим проявлением ILC является архитектурное искажение, которое составляет приблизительно от 14 до 25% случаев маммографически выявленных ILC (13-15). Эта функция долгое время была частью лексикона Системы визуализации и отчетности молочных желез (BI-RADS) (20) для обозначения изображений, подозрительных для злокачественного образования; однако архитектурное искажение может быть незаметным открытием. Архитектурные искажения выявляются при маммографии, когда нормальная архитектура паренхимы молочной железы искажается, но читатель не видит очевидной или дискретной массы. Он может включать в себя спикулы, исходящие из центральной точки, а также очаговую ретракцию или искажение края паренхимы. Архитектурные искажения являются третьим наиболее распространенным маммографическим проявлением непальпируемого рака молочной железы и составляют до 45% пропущенных раков молочной железы (21). Тонкий характер архитектурных искажений согласуется с часто незаметными данными ILC по маммографии.
Наконец, кальцификации, которые легко обнаруживаются при маммографии, редко встречаются в ILC. Частота обызвествлений, связанных с ILC, колеблется от 1 до 25% (14, 15, 19). Кальцификации легко обнаруживаются при маммографии благодаря их высокой плотности, которая заметно контрастирует с фоновой паренхимой молочной железы. Даже в очень плотных тканях молочной железы кальцификации, как правило, отчетливо видны и требуют дальнейшего изучения. Частое отсутствие кальцификации при ILC является дополнительным фактором, который способствует низкой чувствительности маммографии при обнаружении этих опухолей.
Таким образом, маммографическое появление ILC часто опасно тонко. Несмотря на кажущуюся низкую чувствительность маммографии при обнаружении ILC, способы, которыми эти опухоли проявляются на маммографических изображениях, хорошо документированы и постоянно сообщаются. ILC чаще всего представляет собой колючую, плохо определенную массу / плотность или архитектурное искажение. Оба из этих маммографических результатов являются хорошо известными паттернами, которые, как известно, являются подозрительными для инвазивного рака молочной железы, и рентгенологи по визуализации молочных желез имеют низкий порог для выполнения дополнительной визуализации, когда эти поражения подозреваются у пациента с ощутимыми результатами. Однако требуется высокий уровень бдительности, чтобы воспринимать более тонкие признаки, особенно когда плотность таких результатов равна или меньше фоновой плотности окружающей ткани молочной железы. Более широкое распространение цифровой маммографии с превосходным контрастным разрешением по сравнению с изображениями на пленочных экранах способствовало улучшению этой области (22, 23). Кроме того, некоторые исследования показали, что цифровая маммография имеет повышенную чувствительность выявления инвазивных опухолей по сравнению с маммографией с использованием экранной пленки (24). Тем не менее, прямое влияние цифровой маммографии на частоту выявления ILC пока не сообщается.
ультразвук
Грудь УЗИ используется в основном в качестве диагностического диагностического инструмента. Наиболее частые показания к диагностике молочной железы при УЗИ включают опрос о подозрении на маммографическую аномалию, ощутимый комок или очаговую болезненность молочных желез. Первоначально УЗИ молочных желез в основном выполнялось для характеристики поражения как твердого или кистозного, а затем для направления аспирации или биопсии. Тем не менее, благодаря усовершенствованной технологии и дополнительным отчетам о ее использовании, ультразвуковые особенности также используются для различения доброкачественных и злокачественных поражений.
На сегодняшний день не проводилось скрининговых исследований США в условиях ILC. Опубликованные исследования сонографического проявления ILC были основаны на диагностических оценках патологий, обнаруженных при маммографии или на физикальном обследовании с использованием целевой сонографии. Общие результаты физического обследования, запускающие направленную УЗИ молочной железы в этих сериях, включали пальпируемый ком, пальпируемое утолщение, пальпируемые ипсилатеральные подмышечные лимфатические узлы и инверсию соска (25, 26). Наиболее распространенным сонографическим проявлением ILC является гипоэхогенная масса с задним акустическим затенением, встречающаяся в 60% случаев (рис. 2). Тем не менее, заднее акустическое затенение может отсутствовать в 20% случаев (25, 27). Дольковые опухоли могут также проявляться просто как область заднего акустического затенения без ассоциированной явно различимой массы. В серии Селинко и др. (27) 15% опухолей ILC были описаны как «плохо определенные области измененной, гипоэхогенной, неоднородной эхотекстуры без опознаваемых полей и без откровенного затенения», причем этот вид наиболее заметен на расширенном поле просмотра изображений. ILC редко рассматривается сонографически как хорошо ограниченная масса, о которой сообщают только в 2-12% опухолей дольки. Наконец, как и в маммографии, ILC может избежать обнаружения при ультразвуковом допросе, и более 10% опухолей ILC являются сонографически оккультными (25, 27).
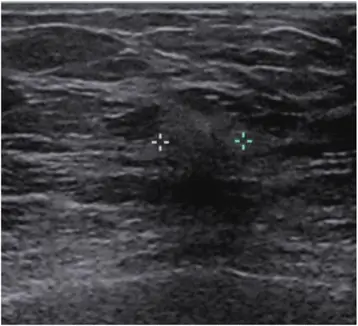
Серное сонографическое изображение той же инвазивной лобулярной карциномы показано на рис. 1. Обратите внимание на типичное сонографическое изображение с нерегулярными краями, задним акустическим затенением и нарушением нормальных фасциальных плоскостей. Штангенциркули размещены на изображении, чтобы очертить поля массы
Изображение в полном размере
Сообщается, что общая чувствительность УЗИ для выявления ILC составляет от 68 до 98% (25-27). Однако стоит отметить, что нижний предел этого диапазона (68%) был сообщен Paramagul et al. (26) в первом исследовании в своем роде, чтобы сообщить сонографические результаты ILC. В то время стандартом медицинской помощи было использование преобразователей 7, 5 МГц, что намного ниже частоты, чем преобразователи 18 МГц, используемые сегодня и в Butler et al. (10 МГц) (25) и Selinko et al. (13 МГц) (27) серия. Достижения в технологии США улучшили чувствительность ультразвукового обнаружения ILC, и эта тенденция, как ожидается, сохранится только в будущем.
Сравнивая чувствительность маммографии (от 11 до 81%) с США (от 68 до 98%) для выявления ILC, кажется, что US лучше. Тем не менее, в отчетах, посвященных ультразвуковому обнаружению ILC, использовались УЗИ в качестве диагностического инструмента, в то время как исследования маммографии включают как скрининговые, так и диагностические обследования, что исключает прямое сравнение двух методов. Тем не менее, США хорошо зарекомендовали себя как отличный инструмент для опроса всех ощутимых комочков молочной железы, не только для того, чтобы отличить твердые от кистозных поражений, помогая тем самым характеризовать доброкачественные и злокачественные признаки, но также для исключения наличия злокачественных образований при постановке отрицательных результатов маммографии., Признавая, что маммография имеет ограниченную ценность в обнаружении ILC, США играют важную роль в оценке подозрительных результатов физического обследования. Батлер исследовал, могут ли УЗИ быть особенно полезными при тех опухолях ILC, которые скрыты при маммографии. Действительно, 73% маммографически невидимых опухолей ILC были идентифицированы путем направленного исследования в США (25). Кроме того, 92% «маммографически тонких» опухолей были подтверждены прямым сканированием в США. Эти исследования подтверждают, что в условиях подозрительных результатов физического обследования в сочетании с «нормальной» маммографией УЗИ является очень ценным дополнением к маммографии в диагностике ILC.
Магнитно-резонансная томография
Низкая чувствительность маммографии при рентгенографической диагностике ILC вызвала интерес к другим методам визуализации для улучшения раннего и более точного обнаружения. МРТ молочных желез имеет общую чувствительность 93% для выявления ILC, аналогично обнаружению рака молочной железы в целом (90%) (28). Однако повышенная чувствительность, как известно, достигается за счет снижения специфичности. Используемые в настоящее время методы МРТ включают скрининг рака молочной железы высокого риска, оценку двусмысленных маммографических данных и результатов УЗИ, исследование оккультного рака молочной железы при установке клинически положительных узлов, клинически относительно выделения сосков, мониторинг реакции химиотерапии и, в некоторых случаях оценка ипсилатерального и / или контралатерального рака молочной железы.
МРТ создает изображения с использованием сильных магнитных полей, чтобы влиять на изменения в движении протонов в жире и воде. Отличительной чертой МРТ для визуализации молочных желез является информация, полученная в результате усиления контрастности с использованием гадолиния. Таким образом, в отличие от маммографии, которая предоставляет информацию о морфологии опухоли, МРТ предоставляет как морфологическую информацию, так и кинетические данные, тем самым повышая ее чувствительность при обнаружении злокачественных новообразований. Неоваскулярность злокачественных опухолей молочной железы обычно приводит к быстрому поглощению контраста с последующим быстрым вымыванием по сравнению с нормальной паренхимой молочной железы и доброкачественными поражениями. Сила сильного магнитного поля не менее 1, 5 Тесла используется для создания изображений с более высоким пространственным разрешением. В настоящее время обычно используются специальные молочные спирали, предназначенные для одновременного приема сигналов, генерируемых обеими молочными железами. Изображения, как правило, получаются в течение 45 секунд после введения контрастного вещества, а затем каждые 1-2 минуты с завершением в течение четырех минут. Это позволяет наблюдать за ранним усилением, связанным со злокачественными опухолями.
Наиболее распространенная МРТ-презентация ILC - это масса с нерегулярными или колючими краями с последующим немассовым поражением в 20-40% случаев (рис. 3) (28). Как и ожидалось, есть некоторые различия в характеристиках визуализации ILC на МРТ. Некоторые исследования показали, что отсутствие гладких полей является типичной особенностью ILC; однако в других отчетах ILC описывается с плавными границами. Распределение немассоподобного усиления на МРТ также варьируется, и ILC может представлять собой протоковые, сегментарные, регионарные или диффузные паттерны (28).
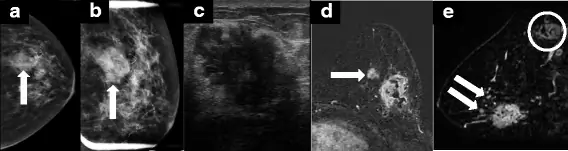
63-летняя женщина с ощутимой массой в левой груди. a, b Маммография показала неправильную массу с частично скрытыми краями размером 3, 2 см. (c) Направленное ультразвуковое исследование выявило гипоэхогенную массу с нерегулярными границами и задним акустическим затенением размером 3, 5 см в наибольшем измерении. d, e Биопсия основной иглы выявила инвазивную лобулярную карциному и было проведено МРТ (c и d). Обратите внимание на нерегулярную неоднородно увеличивающуюся массу, соответствующую той, которая видна на маммограмме и ультразвуке. МРТ также выявила множественные меньшие увеличивающиеся массы, подозрительные для сателлитных поражений (стрелки на (d, e)), а также увеличенную аномальную подмышечную лимфаденопатию (кружок на (e)). Мастэктомия выявила две соседние опухоли: большую 5 см и меньшую 3, 5 см, а также 5 из 17 подмышечных узлов, положительных по метастатической болезни
Изображение в полном размере
Кинетические особенности ILC по сравнению с IDC также были описаны. Как указывалось ранее, типичным паттерном усиления контраста для рака молочной железы является быстрое поглощение и вымывание контраста, что обычно сопровождается высоким пиковым усилением по сравнению с окружающей тканью молочной железы. Манн и соавт. (28) сравнили кинетику усиления между ILC и IDC и обнаружили, что максимальное усиление ILC достигается с более медленной скоростью, чем в IDC, но этот пик усиления не зависит от гистологии опухоли. Кроме того, меньший процент опухолей ILC показал промывку с задержкой фазы по сравнению с IDC.
МРТ продемонстрировала ценность в определенных обстоятельствах, таких как скрининг для женщин с> 20% предрасположенностью к жизни для развития рака молочной железы (29). Тем не менее, сохраняются противоречия относительно использования МРТ для постановки и хирургического планирования известных видов рака молочной железы, включая ILC. Исследования неоднократно показали, что МРТ превосходит обычную визуализацию не только с точки зрения повышенной чувствительности для выявления ILC, но также для выявления ипсилатеральных и контралатеральных заболеваний (30-32). Естественно предположить, что более высокая чувствительность МРТ, особенно для выявления других поражений, должна улучшить хирургические исходы, снизить частоту рецидивов и улучшить общую безрецидивную выживаемость. Интересно, однако, что это не было последовательно доказано, чтобы иметь место.
В метаанализе исследований применения МРТ у женщин с МЛК в 32% случаев МРТ выявила дополнительное ипсилатеральное заболевание, а у 7% пациентов было выявлено наличие контралатерального заболевания (28). В результате было обнаружено, что МРТ изменяет хирургическое лечение в 28% случаев, из которых 88% считаются правильными на основании окончательной патологии. В ретроспективном исследовании, проведенном той же группой (33), авторы оценили влияние предоперационной МРТ на частоту повторного иссечения при ILC и обнаружили, что у пациентов с МРТ частота повторного иссечения была значительно ниже по сравнению с пациентами без предоперационной МРТ (9% против 27% соответственно). Они также пришли к выводу, что в подгруппе ILC наблюдалась тенденция к снижению частоты окончательной мастэктомии, хотя эти данные не достигли значимости. Более поздний мета-анализ, оценивающий предоперационное использование МРТ у пожилых пациентов с IDC по сравнению с ILC, также показал, что проведение MRI снизило шансы повторной операции среди женщин с ILC. Подобно другим исследованиям, авторы пришли к выводу, что пациенты с ILC имели более высокую вероятность выполнения мастэктомии по сравнению с пациентами с IDC; однако наличие МРТ не было достоверно связано с окончательной мастэктомией у этих пациентов (34). Таким образом, решение о проведении мастэктомии было основано на других факторах, включая стадию опухоли и биологию, предпочтения пациента и предвзятость хирурга. Напротив, однако, другой недавний мета-анализ показал, что общее увеличение мастэктомий в подгруппе пациентов с ILC частично было связано с использованием предоперационной МРТ. Они также пришли к выводу, что частота повторного иссечения в подгруппе ILC, получающей предоперационную МРТ, более вероятно отражает первоначальное увеличение мастэктомии у этих пациентов. Тем не менее, авторы согласны с тем, что есть слабые доказательства в поддержку аргумента, что МРТ снижает частоту повторного удаления ИЛК (35).
Несмотря на увеличение выявления дополнительных ипсилатеральных и контралатеральных заболеваний и, в некоторых случаях, окончательное изменение в хирургическом лечении, нет никаких доказательств в пользу общего снижения рецидивов или выживаемости без заболеваний с использованием предоперационной МРТ. Это может быть связано с тем фактом, что улучшение адъювантной терапии, вероятно, уже устраняет эти субклинические формы рака, о чем свидетельствует общее снижение контралатерального заболевания. ILCs являются преимущественно положительными по эстрогеновым рецепторам, и 10-летняя частота встречаемости заболеваний у женщин с положительным по эстрогеновому рецептору раком уже относительно низка - от 2 до 3% (36). То же самое относится и к частоте рецидивов ипсилатеральной молочной железы с эстроген-позитивными формами рака, при этом частота рецидивов в течение 10 лет также низкая - от 2 до 3% (35, 37).
Обнаружение дополнительных маммографически оккультных ипсилатеральных и контралатеральных заболеваний может, на самом деле, еще больше осложнить ведение индекса рака. Как обсуждалось ранее, одним из ограничений МРТ является его низкая специфичность. Таким образом, различие между злокачественными и доброкачественными поражениями в условиях уже диагностированного ILC может увеличить количество биопсий и повысить тревожность пациента. Потребность в дополнительных биопсиях может также задержать лечение случая индекса (38, 39). Наконец, хотя есть некоторые доказательства, подтверждающие более низкие показатели эксцизии с помощью предоперационной МРТ, это может быть достигнуто за счет более высоких общих показателей мастэктомии.
Современные данные свидетельствуют о том, что могут быть преимущества МРТ по сравнению с традиционной визуализацией для ILC. Тем не менее, важно понимать, что большинство исследований, посвященных роли МРТ в планировании хирургического вмешательства и его результатах, в том числе для ILC, являются ретроспективными, при этом большинство исследований не учитывают предпочтения пациента, биологию опухоли или другие факторы, которые могли повлиять на хирургическое вмешательство. принимать решение. Несмотря на ограничения МРТ молочной железы, ее повышенную чувствительность к ILC, улучшение выявления ипсилатеральных и контралатеральных поражений и возможное снижение частоты повторных иссечений делает его важным инструментом в сочетании с маммографией и УЗИ в предоперационной оценке ILC. Таким образом, хотя обычная предоперационная МРТ для всех видов рака молочной железы не рекомендуется, ее следует учитывать при недавно диагностированной ILC, чтобы лучше определить степень заболевания.
Новые технологии
Достижения в маммографических и сонографических технологиях, такие как переход с киноэкрана на цифровую маммографию и использование высокочастотных датчиков США, предоставили возможности для улучшения показателей выявления рака молочной железы. Значительные улучшения в настройке менее плотных опухолей, таких как ILC, были затруднены ограничением контрастного разрешения, присущим этим методам. Тем не менее, несколько новых технологий появляются в качестве многообещающих инструментов для добавления в арсенал средств визуализации молочных желез и перспективных в обнаружении ILC.
Визуализация молочной железы на основе ядерной медицины была впервые признана в качестве правдоподобного инструмента для выявления рака в 1990-х годах. Было случайно отмечено, что технеций-99m-сестамиби был поглощен раком молочной железы у пациентов, перенесших визуализацию перфузии сердца. В отличие от традиционных инструментов визуализации, которые оценивают морфологию и анатомию молочной железы, визуализация молочной железы на основе ядерной медицины является функциональным исследованием и не зависит от плотности груди. Низкое пространственное разрешение ограничивало раннее рутинное использование этих инструментов тем не менее, достижения в области технологии детекторов позволяют теперь получать изображения молочной железы в поле зрения малого размера, что позволяет получать изображения, сходные по ориентации со стандартной маммограммой с двумя видами, с улучшенным пространственным разрешением (рис. 4). Эти специализированные системы молочной железы нового поколения с двумя головками и полученные ими изображения называются молекулярными изображениями молочных желез (MBI).
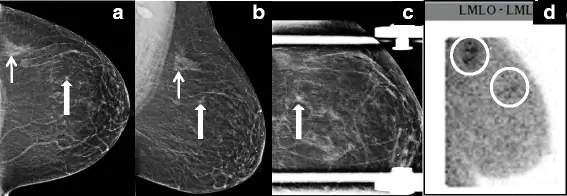
Инвазивная лобулярная карцинома выявляется с помощью молекулярной визуализации молочной железы. a, b Обычные краниокаудальные (а) и медиолатеральные косые (б) виды левой молочной железы показывают очаговую асимметрию сзади (маленькая стрелка) и небольшую колючую массу спереди (большая стрелка). c Точечный вид сжатия показывает постоянство колючей массы. Обе области подверглись пункционной биопсии и выявили инвазивную лобулярную карциному. d Было проведено предварительное исследование молочной железы молочной железы на стадии постановки, которое с готовностью продемонстрировало повышенное поглощение радиоактивного индикатора в обеих областях. LMLO-ML, левая медиолатеральная косо-медиолатеральная (вид)
Изображение в полном размере
Объем литературы, сообщающей о результатах MBI, продолжает расти, объясняя его потенциальное использование в качестве скринингового и диагностического инструмента для рака молочной железы. В когорте из 650 женщин с высоким уровнем риска, у которых не было симптомов, при скрининговой маммографии частота выявления рака ИМК была в два раза выше, чем при маммографии (40). В этой серии общая чувствительность MBI для выявления рака молочной железы, по сообщениям, составила 89%, а чувствительность выявления ILC, в частности, составила 79%. Другое исследование, в частности, сравнивало чувствительность MBI при обнаружении ILC с маммографией, сонографией и МРТ (41). Это исследование пришло к выводу, что MBI имеет самую высокую чувствительность среди методов визуализации для обнаружения ILC на 93%. Более высокие дозы облучения и относительно длительное время сбора данных по сравнению с маммографией были явными проблемами, связанными с этой технологией, и продолжаются дальнейшие исследования для решения этих проблем. Помимо этих ограничений, однако, MBI может играть многообещающую роль в качестве дополнения к маммографии и, в частности, в обнаружении и диагностике ILC, учитывая, что высокая чувствительность не зависит от плотности груди и не зависит от контрастных различий для выделения аномальных результатов.
Другим захватывающим инструментом визуализации, быстро завоевывающим популярность для обнаружения рака молочной железы, является томосинтез. Томосинтез молочной железы - это система, основанная на цифровой маммографии, которая производит серию приемов в низких дозах, которые принимаются, когда источник рентгеновского излучения движется по дуге над грудью. Полученные данные затем реконструируются в серию тонких срезов с предполагаемым последствием уменьшения степени, до которой перекрывающиеся структуры могут затенить ненормальные результаты традиционной двухмерной маммографии. В начале исследования томосинтеза было признано, что у томосинтеза есть уникальная сила в обнаружении архитектурного искажения, типично тонкого маммографического проявления злокачественности (42). Поскольку ILC обычно представляется как архитектурное искажение при маммографии, разумно предположить, что томосинтез может иметь преимущество перед традиционной двумерной цифровой маммографией в диагностике опухолей дольки. Результаты большого многоцентрового исследования, сравнивающего частоту выявления рака только с помощью цифровой маммографии и цифровой маммографии в сочетании с томосинтезом, были опубликованы ранее в этом году (43). Цифровая маммография плюс томосинтез позволили выявить больше случаев инвазивного рака молочной железы, чем одна только маммография, что в целом увеличило выявление рака на 1, 2 на 1000 человек. В исследовании также были проанализированы их результаты по гистологическому подтипу. Когда томосинтез был добавлен в цифровую маммографию, частота выявления ILC увеличилась с 0, 27 до 0, 55 на 1000 случаев, установив, что томосинтез может играть уникальную роль в идентификации ILC. Как и традиционная двумерная маммография, томосинтез основан на использовании контрастных различий между нормальной и аномальной тканью для выявления злокачественных поражений. Тем не менее, благодаря уменьшению степени перекрытия тканей и наложения структур, небольшие различия в контрасте и тонкое морфологическое разрушение ткани из-за злокачественности становятся более заметными и приводят к улучшению обнаружения всех инвазивных раков молочной железы и могут оказаться особенно полезными для выявления ILC.
Ясно, что существует большой интерес к оценке новых методов с учетом ограничений современных средств визуализации. К ним относятся использование оптической визуализации молочной железы и маммография с контрастным усилением для улучшения выявления рака молочной железы. Однако данные для определения клинической полезности таких технологий только начинают появляться, и потенциальная роль этих методов в настоящее время не четко определена, особенно в условиях инвазивного лобулярного рака. Ожидается дальнейшее исследование этих и других технологий.
Вывод
Дольковый рак по-прежнему представляет собой особую проблему для рентгенографического обнаружения. Предыдущее обсуждение подчеркнуло, что эти методы визуализации, зависящие от контрастного разрешения, особенно ограничены менее сплоченной моделью роста ILC. Таким образом, маммография и УЗИ имеют более низкую способность отличать ILC от фоновой плотности нормальной паренхимы молочной железы. Появляются данные, оценивающие значение МРТ для выявления и диагностики ИЛК, и подтверждают, что МРТ может быть более полезной по сравнению со стандартной маммографией или УЗИ. Новые технологии, такие как томосинтез и MBI, находятся в активной разработке и могут быть полезны в дополнение к маммографии и США, особенно для будущего планирования хирургического лечения. Наряду с клинической приверженностью поддержанию высокого уровня бдительности у пациентов с неспецифическими данными, дальнейшие достижения в области визуализации улучшат способность обеспечивать наилучшие результаты для женщин, которые имеют лобулярный рак.
Заметка
Эта статья является частью серии статей о лобулярном раке молочной железы под редакцией Ульриха Лемана. Другие статьи в этой серии можно найти по адресу
Сокращения
- IDC:
- инвазивный рак протоков
- ILC:
- инвазивный лобулярный рак
- MBI:
- визуализация молочной железы
- МРТ:
- магнитно-резонансная томография
- НАС:
- ультразвук