Псориатический артрит (ПсА) и рассеянный склероз (РС) являются аутоиммунными заболеваниями. Они возникают, когда иммунная система дает сбой и атакует здоровые клетки и ткани. При ПсА иммунная система атакует кожу и суставы. При рассеянном склерозе атаки фокусируются на защитных оболочках нервных клеток головного, спинного мозга и глаз.
И ПсА, и РС являются прогрессирующими заболеваниями, что означает, что со временем они будут ухудшаться. Поэтому важно получить раннюю диагностику и лечение, чтобы уменьшить осложнения и ущерб, которые могут вызвать эти состояния.
В этой статье мы обсудим ПсА и РС, включая симптомы, причины и лечение.
Симптомы
Некоторые симптомы ПсА и рассеянного склероза схожи, поскольку процессы, лежащие в основе этих двух заболеваний, схожи. Эти условия также имеют много отличий. У обоих есть симптомы, которые приходят и уходят в виде обострений (время более высокой активности заболевания и большего количества симптомов) и ремиссии (время меньшего количества симптомов и снижения активности заболевания).
Псориатический артрит
-
Боль в суставах, скованность иотек
- Воспаление суставов на одной или обеих сторонах тела
- Потепление суставов и покраснение пораженных суставов
- Дактилит
- Энтезит
- Боль в пояснице или сакроилеит
- Толстые красные участки кожи, покрытые серебристыми чешуйками
- Изменения ногтей, включая изъязвление, крошение и расслоение ногтевого ложа
- Воспаление глаз, боль и покраснение глаз, нечеткость зрения, иногда потеря зрения
Рассеянный склероз
- Онемение или слабость конечностей на одной стороне тела
- Ощущение удара током при определенных движениях, особенно при сгибании шеи
- Мышечная скованность и спазмы
- Дрожь
- Нарушение координации или неустойчивая походка (ходьба)
- Частичная или полная потеря зрения
- Боль при движении глаз
- Двойное зрение
- Усталость
- Головокружение
-
Размытое зрение
Невнятная речь
- Покалывание или боль в различных областях тела
- Проблемы с половой функцией, кишечником или мочевым пузырем
Псориатический артрит
ПсА поражает менее 1% населения США. Но ПсА поражает около 30% людей с псориазом, воспалительным заболеванием кожи, которое вызывает скопление красных участков кожи с серебристыми чешуйками.
Боль в суставах, скованность и припухлость являются основными симптомами ПсА. Они могут поражать любую часть тела, включая пальцы рук и ног, руки и ноги, а также позвоночник.
ПсА поражает суставы на одной или обеих сторонах тела и иногда может напоминать другой тип воспалительного артрита, называемый ревматоидным артритом, который вызывает воспаление слизистой оболочки суставов.
Дополнительными симптомами ПсА являются:
- Возможно повышение температуры и покраснение суставов.
- Дактилит: в результате опухают пальцы рук и ног, при этом пальцы становятся настолько опухшими, что напоминают маленькие сосиски.
- Энтезит: это воспаление энтезисов, мест, где сухожилия и связки прикрепляются к костям. Часто поражаются стопы, особенно тыльная сторона пяток и подошвы стоп.
- Боль в пояснице: у некоторых людей с ПсА развивается состояние, называемое спондилитом, воспалением суставов позвонков позвоночника. Боль может включать сакроилеит, воспаление суставов в месте соединения позвоночника и таза.
- Кожные симптомы: Симптомы включают толстые красные пятна на коже, покрытые серебристыми чешуйками. Эти пятна зудят и болят и могут появляться на любом участке тела, но чаще всего их можно увидеть на локтях, коленях, коже головы, руках и подошвах ног.
- Изменения ногтей: изменения включают изъязвление, крошение и расслоение ногтевого ложа.
- Воспаление глаз: может возникнуть состояние, называемое увеитом, которое может вызвать боль в глазах, покраснение и нечеткость зрения. Увеит может привести к потере зрения, если его не лечить.
ПсА иногда путают с рассеянным склерозом. Это потому, что это тип спондилоартрита, общий термин для состояний, вызывающих воспаление позвоночника. Симптомы спондилоартрита могут совпадать с симптомами рассеянного склероза.
Согласно исследованию, опубликованному в 2019 году в журнале Multiple Sclerosis and Related Disorders, до 7% диагнозов РС на самом деле были состояниями спондилоартрита.
Рассеянный склероз
Симптомы рассеянного склероза могут варьироваться от человека к человеку и зависят от степени повреждения нерва и того, какие нервы могут быть поражены. У некоторых людей с рассеянным склерозом могут быть длительные периоды ремиссии, в то время как другие могут потерять способность ходить или заботиться о себе.
Частота МС
По данным Национального общества рассеянного склероза, в США около 1 миллиона человек живут с рассеянным склерозом.
Симптомы рассеянного склероза могут влиять на движения, зрение и функции. Общие симптомы включают:
- Онемение или слабость конечностей, часто поражающая одну сторону тела за раз
- Ощущения удара током, которые ощущаются при определенных движениях, особенно при сгибании шеи
- Мышечная скованность и спазмы
- Дрожь
- Нарушение координации или неустойчивая походка
- Проблемы с глазами (которые обычно поражают один глаз за раз), такие как частичная или полная потеря зрения, боль при движении глаз, двоение в глазах и/или нечеткость зрения
- Невнятная речь
- Головокружение
- Усталость
- Покалывание или боль в различных областях тела
- Проблемы с половой функцией, кишечником или мочевым пузырем
Причины
Как и при всех аутоиммунных заболеваниях, причины ПсА и РС неизвестны. Одна из теорий относительно того, что может вызвать аутоиммунное заболевание, заключается в том, что некоторые типы микроорганизмов (например, бактерии или вирусы) или лекарства могут вызывать изменения, которые сбивают иммунную систему с толку и приводят к ее сбоям. Это может случиться с людьми, у которых уже есть гены, делающие их восприимчивыми к аутоиммунным заболеваниям.
Псориатический артрит
Неправильная реакция иммунной системы при ПА заставляет иммунную систему атаковать суставы и способствует перепроизводству клеток кожи. Исследователи считают, что псориатический артрит может развиваться как из-за генетических факторов риска, так и из-за факторов окружающей среды.
У многих людей с псориазом есть член семьи с псориазом или псориазом, или у них самих может быть псориаз. Исследователи обнаружили определенные генетические маркеры, связанные с развитием псориатического артрита.
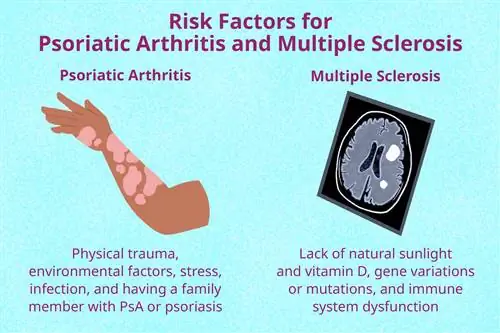
Исследователи также знают, что определенные триггеры, такие как физическая травма, хронический стресс, инфекции или факторы окружающей среды (такие как токсины), могут вызывать ПсА у людей, гены которых связаны с ПсА.
Факторы риска ПсА:
- Псориаз: наличие псориаза является самым большим фактором риска развития ПсА.
- Семейный анамнез. Семейный анамнез псориатического заболевания (ПА и/или псориаз) может повысить риск.
- Возраст: ПсА может развиться у любого человека, но чаще всего он встречается у взрослых в возрасте от 35 до 55 лет.
- Курение. Курение связано с окислительным стрессом, который может способствовать хроническому воспалению.
Рассеянный склероз
Конкретная причина рассеянного склероза неизвестна. При рассеянном склерозе неисправная иммунная система разрушает миелиновую оболочку - жировое вещество, покрывающее и защищающее волокна головного и спинного мозга. Когда миелин поврежден и обнажаются нервные волокна, сообщения, проходящие по этим нервным волокнам, блокируются или замедляются.
Исследователи не знают, почему у одних людей развивается рассеянный склероз, а у других нет. Они точно знают, что виновата комбинация генетики и факторов окружающей среды.
Факторы риска, связанные с рассеянным склерозом:
- Возраст: рассеянный склероз может поразить любого, независимо от возраста, но начало заболевания обычно приходится на 20-40 лет.
- Пол: женщины в 3 раза чаще болеют рассеянным склерозом, чем мужчины.
- Некоторые инфекции, в том числе вирус Эпштейна-Барра, вызывающий инфекционный мононуклеоз, могут вызывать рассеянный склероз.
- Раса: кажется, что белые люди имеют самый высокий риск развития рассеянного склероза.
- Витамин D: Низкий уровень витамина D и малое воздействие солнечного света увеличивают риск рассеянного склероза. Рассеянный склероз чаще встречается в районах, удаленных от экватора.
- Наличие других аутоиммунных заболеваний увеличивает риск.
- Курение: курильщики чаще, чем некурящие, болеют рассеянным склерозом.
Диагноз
Не существует единого теста, который мог бы подтвердить, что у человека есть ПсА или РС, поэтому врачи будут использовать множество различных методов, чтобы выяснить, что вызывает ваши симптомы.
Псориатический артрит
Диагностика псориатического артрита начинается с выявления явных признаков заболевания. Это включает воспаление одного или нескольких суставов, воспаление сухожилий, опухшие пальцы рук и ног, воспаление позвоночника, а также симптомы со стороны ногтей и кожи. Кроме того, ваш врач спросит о любой семейной истории псориаза или псориаза или личной истории псориаза.
Клинический анализ крови, который может помочь в диагностике ПсА, включает определение ревматоидного фактора (РФ) и определение антител к циклическому цитруллинированному пептиду (анти-ЦЦП). RF представляет собой белок, обнаруженный в крови людей с ревматоидным артритом. Анализы на РФ и анти-ЦЦП у людей с ПсА будут отрицательными.
Рентгенологическое исследование рук и ног также может быть выполнено для выявления каких-либо повреждений костей или суставов, которые могли возникнуть на ранних стадиях псориатического артрита. ПсА часто вызывает эрозию костей и повреждение суставов, которые не наблюдаются при других ревматических заболеваниях.
Ваш врач может запросить дополнительные анализы и анализы крови, чтобы исключить другие состояния с похожими симптомами, особенно если он все еще не уверен в вашем диагнозе.
Рассеянный склероз
Диагноз рассеянного склероза основывается на исключении других состояний, которые могут вызывать аналогичные признаки и симптомы. Ваш врач, скорее всего, начнет со сбора подробного анамнеза и физического осмотра, который включает:
- История болезни: Ваш врач спросит вас о прошлых и настоящих симптомах, которые вы испытываете. Они также спросят о вашей семейной истории рассеянного склероза или других аутоиммунных заболеваний, а также о воздействии окружающей среды и других заболеваниях.
- Неврологическое обследование: При неврологическом обследовании оцениваются зрение, слух, сила, глотание, мимические ощущения, рефлексы, координация, походка и проверка равновесия.
Ваш врач также запросит дополнительные анализы, в том числе:
- Кровь: анализы крови помогают исключить другие состояния, вызывающие аналогичные симптомы. Анализ крови также ищет специфические молекулярные биомаркеры, связанные с рассеянным склерозом, которые могут помочь в диагностике.
- Спинномозговая пункция (люмбальная пункция): из спинномозгового канала берется небольшой образец спинномозговой жидкости. Спинномозговая жидкость может содержать аномалии в антителах, связанных с рассеянным склерозом. Этот тест также может исключить инфекции и другие состояния с симптомами, похожими на симптомы рассеянного склероза.
- Магнитно-резонансная томография (МРТ): они могут выявить очаги рассеянного склероза в головном и спинном мозге. Иногда используется контраст, чтобы выделить поражения, чтобы выяснить, активно ли заболевание.
- Тесты вызванных потенциалов: Эти тесты регистрируют электрические сигналы, генерируемые нервной системой в ответ на стимуляцию.
Лечение
ПсА и рассеянный склероз - это пожизненные состояния, не поддающиеся лечению. Лечение обоих состояний может помочь справиться с симптомами, замедлить прогрессирование заболевания, предотвратить осложнения и улучшить качество жизни.
Псориатический артрит
Лечение псориатического артрита направлено на борьбу с воспалением для предотвращения повреждения суставов и купирования кожных симптомов. План лечения будет зависеть от того, насколько серьезно ваше заболевание и какие суставы поражены. Возможно, вам придется попробовать разные методы лечения, прежде чем вы найдете тот, который поможет справиться с симптомами ПсА.
Лекарства, которые ваш врач может назначить при ПА, включают:
- Нестероидные противовоспалительные препараты (НПВП) облегчают боль и воспаление при легком ПсА.
- Обычные противоревматические препараты, модифицирующие заболевание (БМАРП) замедляют прогрессирование заболевания и уменьшают воспаление, которое может привести к необратимому повреждению. Наиболее часто назначаемым БПВП является Отрексуп (метотрексат).
- Биологические DMARD воздействуют на различные пути в иммунной системе и снижают воздействие иммунной системы. Распространенными биологическими препаратами для лечения ПсА являются Humira (адалимумаб), Remicade (инфликсимаб), Orencia (абатацепт) и Cosentyx (секукинумаб).
- Ингибиторы Янус-киназы (JAK) снижают активность иммунной системы и предотвращают воспаление.
- Отцела (апремиласт) блокирует фермент фосфодиэстеразу типа 4 (ФДЭ4) для контроля воспаления.
Если ПсА вызывает кожные симптомы, врач может назначить местное лечение, включая кремы с кортикостероидами, противовоспалительные препараты и фототерапию, чтобы помочь уменьшить кожные пятна, зуд и боль в коже. Большинству людей с ПсА никогда не потребуется хирургическое вмешательство, но операция рекомендуется, если ваши суставы сильно повреждены ПсА. Хирургия может помочь облегчить боль и улучшить подвижность.
Рассеянный склероз
Многие лекарства могут помочь людям с рассеянным склерозом справиться с последствиями болезни. Важно тесно сотрудничать с врачом, чтобы найти лучший план лечения, который работает для вас и вызывает наименьшие побочные эффекты.
Лекарства, используемые для лечения рассеянного склероза, включают:
- БМАРП замедляют прогрессирование заболевания и предотвращают обострения. Они также успокаивают иммунную систему, чтобы она не атаковала миелин.
- Бета-интерфероны облегчают симптомы и уменьшают обострения.
- Копаксон (глатирамера ацетат) не дает иммунной системе атаковать миелин.
- Mavenclad (кладрибин) или Tecfidera (диметилфумарат), среди прочего, влияют на иммунную систему и уменьшают симптомы рассеянного склероза.
- Химиотерапевтические препараты, в том числе Лемтрада (алемтузумаб) и Новантрон (митоксантрон), используются для сдерживания иммунной системы и предотвращения ее атаки на миелин.
- Кортикостероиды используются для лечения обострений рассеянного склероза.
- Плазмаферез может быть выполнен, когда обострения рассеянного склероза не реагируют на стероиды. Это включает в себя удаление части вашей крови. Затем плазму (жидкую часть) отделяют и выбрасывают. Клетки крови смешивают с белковым раствором или донорской плазмой и возвращают в организм.
Ваш врач может также порекомендовать лечение для лечения определенных симптомов, в том числе:
- Миорелаксанты при ригидности мышц и спазмах
- Лекарства от усталости
- Антидепрессанты для лечения симптомов настроения
- Лекарства, такие как дитропан (оксибутинин) и детрол (толтеродин), для лечения симптомов мочевого пузыря
Физическая терапия и трудотерапия также могут помочь справиться с симптомами рассеянного склероза. Обученный медицинский работник может показать вам, как тренироваться, чтобы оставаться активным. Они также могут научить вас пользоваться вспомогательными средствами, такими как трость или ходунки, чтобы вам было легче передвигаться.
Образ жизни Лечение заболеваний
Людям с ПсА и РС может быть полезно вести здоровый образ жизни. Это могут быть:
- Побольше отдыхайте: убедитесь, что вы высыпаетесь как можно лучше, чтобы сохранять бдительность, активность и снижать уровень боли.
- Оставайтесь активными: Если у вас легкие или умеренные симптомы псориатического артрита или рассеянного склероза, регулярные легкие упражнения могут улучшить вашу силу, равновесие и координацию. Это могут быть такие занятия, как плавание, ходьба, езда на велотренажере и йога.
- Придерживайтесь сбалансированной диеты: Хотя нет конкретных доказательств того, что диета может уменьшить симптомы псориатического артрита или рассеянного склероза, здоровое питание может помочь уменьшить воспаление, облегчить симптомы, обеспечить хорошее действие лекарств и снизить риск осложнений заболевания или других серьезных заболеваний.
- Управление стрессом: Стресс может спровоцировать или усугубить симптомы ПсА, и многие люди с рассеянным склерозом считают, что он также влияет на их состояние. Некоторые виды деятельности по снятию стресса, которые помогут вам справиться со стрессом, включают йогу, тай-чи, массаж или глубокое дыхание.
Профилактика
ПсА и РС не являются предотвратимыми заболеваниями. Если у вас есть семейная история ПсА, рассеянного склероза или другого аутоиммунного заболевания, попросите своего врача помочь вам определить факторы риска для этих состояний.
Исследователи знают, что при ПсА некоторые люди подвержены более высокому риску этого состояния, но не существует лечения или средства для предотвращения развития ПсА. Как и при ПсА, развитие рассеянного склероза невозможно предсказать или остановить. Тем не менее, можно замедлить прогрессирование заболевания в обоих случаях и предотвратить обострения.
Обзор
Псориатический артрит и рассеянный склероз являются аутоиммунными заболеваниями, которые возникают, когда иммунная система дает сбой и атакует здоровые ткани. При ПсА иммунная система атакует кожу и суставы, а при РС эти атаки направлены на миелиновую оболочку, защитное покрытие нервных волокон головного, спинного мозга и глаз.
ПсА или рассеянный склероз неизлечимы, и оба заболевания со временем будут ухудшаться. Ранняя диагностика и агрессивное лечение имеют жизненно важное значение для замедления прогрессирования заболевания и снижения вероятности осложнений этих состояний.
Слово из Веривелла
Если у вас диагностирован псориатический артрит или рассеянный склероз, регулярно посещайте лечащего врача. ПсА и рассеянный склероз являются агрессивными состояниями и нуждаются в сильнодействующих лекарствах, чтобы снизить вероятность серьезных осложнений.
Эти заболевания также могут поражать органы, особенно глаза, поэтому обязательно обсудите риск возникновения других состояний, их симптомы и профилактические меры. Важно работать с ревматологом (специалистом по заболеваниям суставов и опорно-двигательного аппарата) и другими специалистами по лечению ПсА или РС. Это лучший способ улучшить прогноз и сохранить качество жизни.